Schlafapnoe-Syndrom
| Klassifikation nach ICD-10 | ||
|---|---|---|
| G47.3 | Schlafapnoe | |
| G47.30 | Zentrales Schlafapnoe-Syndrom | |
| G47.31 | Obstruktives Schlafapnoe-Syndrom | |
| G47.38 | Sonstige Schlafapnoe | |
| G47.39 | Schlafapnoe, nicht näher bezeichnet | |
| ICD-10 online (WHO-Version 2011) | ||
Das Schlafapnoe-Syndrom (SAS) ist ein Beschwerdebild, das durch Atemstillstände (Apnoen) während des Schlafs verursacht wird und in erster Linie durch eine ausgeprägte Tagesmüdigkeit bis hin zum Einschlafzwang (Sekundenschlaf) sowie einer Reihe weiterer Symptome und Folgeerkrankungen gekennzeichnet ist.
Die etymologisch korrekte Aussprache ist dreisilbig „Apno-e“ (griechischer Wortstamm), während viele Laien wie auch Ärzte den Begriff zu „Apnö“ eindeutschen.
Die Atemstillstände führen zu einer verringerten Sauerstoffversorgung und zu wiederholten Aufweckreaktionen (als automatische Alarmreaktion des Körpers). Die meisten Aufweckreaktionen führen aber nicht zum Aufwachen, sondern lediglich zu erhöhten Körperfunktionen, beispielsweise zu beschleunigtem Puls. Deswegen werden sie von den Betroffenen meist nicht wahrgenommen. Die Folge der Aufweckreaktionen ist ein nicht erholsamer Schlaf, was meistens zu der typischen, ausgeprägten Tagesmüdigkeit führt. Das Schlafapnoe-Syndrom zählt zu den Dyssomnien und somit zu den medizinisch bedeutsamen Schlafstörungen.
Inhaltsverzeichnis[Verbergen] |
Formen und Ursachen
Man unterscheidet obstruktive und zentrale Apnoen. Kommen bei einem Patienten beide Formen vor, spricht man von gemischten Apnoesyndromen.
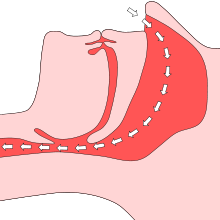
Die weitaus häufigste Form ist das obstruktive Schlafapnoe-Syndrom (OSAS). Die direkte Ursache der OSAS ist eine starke Entspannung der ringförmigen Muskulatur um die oberen Atemwege im Schlaf. Dadurch ist der obere Teil der Luftröhre nicht mehr in der Lage, dem beim Einatmen entstehenden Unterdruck genug Widerstand entgegenzusetzen. Der obere Teil der Luftröhre fällt zusammen und es kommt zu einer Behinderung (Obstruktion) der Atemwege. Krankhafte Atemstillstände dauern länger als zehn Sekunden, wodurch der Sauerstoffgehalt des Blutes abfällt (Hypoxämie). Dies führt zu einer Mangelversorgung des Gewebes und als Folge kommt es zu einer Weckreaktion des Körpers („micro-arousal“), aufgrund derer die Atmung wieder einsetzt. Meist erinnert der Patient sich nicht. Die physiologische Struktur des Schlafs wird zerstört und die Erholungsfunktion behindert. Fällt der obere Teil der Luftröhre nur teilweise zusammen, kommt es zu einer Reduzierung des Atemvolumens, den so genannten Hypopnoen. Auch dabei sinkt letztlich der Sauerstoffgehalt im Blut, aber nicht so stark wie bei Apnoen. Die Anzahl der Apnoen und Hypopnoen pro Stunde gibt der so genannte AHI (Apnoe-Hypopnoe-Index) wieder. Beim Zusammenfallen der oberen Atemwege entstehen Schnarchgeräusche, sodass OSAS-Patienten praktisch immer starke Schnarcher sind. Bei Schnarchern mit starker Tagesmüdigkeit besteht daher der dringende Verdacht auf OSAS. Schnarchen (Ronchopathie) allein und auch gelegentliche, kurze Atmungsaussetzer sind nicht gesundheitsschädlich. In Deutschland sind 1-2 % der Frauen und 2-4 % der Männer im mittleren Lebensalter vom OSAS betroffen, also etwa 800.000 Menschen. Häufig löst die OSAS auch zentrale Atemaussetzer aus, sodass auch die gemischte Form sehr häufig ist.
Die rein zentrale Apnoeform ist selten. Durch Schäden im zentralen Nervensystem (ZNS) wird die Atemmuskulatur unzureichend gesteuert, das Gehirn „vergisst“ zu atmen. Die zentrale Apnoe ist meist erblich bedingt, kann aber auch aus neurologischen Schädigungen resultieren (z. B. Borreliose).
OSAS hat keine einzelne Ursache. Folgende Risikofaktoren können eine OSAS begünstigen:
- Adipositas (Übergewicht),
- eventuell zusätzlich auch eine Behinderung der Nasenatmung durch Polypen oder Nasenscheidewandverkrümmung,
- vergrößerte Rachenmandeln (v. a. bei Kindern),
- konstitutionelle Erschlaffung der Rachenmuskulatur, Veranlagung
- Alkoholkonsum, Schlafmittel, Nikotin, Ecstasy[1]
- dolichofazialer Gesichtstyp (das heißt im Fernröntgenseitenbild eines Erwachsenen erkennt man, dass der Unterkieferwinkel groß ist). Dadurch liegt die pharyngeale Muskulatur weit an der Rachenhinterwand, das Lumen ist verengt.
- angeborene Fehlbildungen und Fehlstellungen des Unterkiefers (Pierre-Robin-Sequenz, Goldenhar-Syndrom),
- Vergrößerung der Weichteile (z.B. Zunge), hervorgerufen durch Akromegalie.
 Schlafapnoe & Schnarchen
Selbsthilfegruppe Steiermark
Schlafapnoe & Schnarchen
Selbsthilfegruppe Steiermark